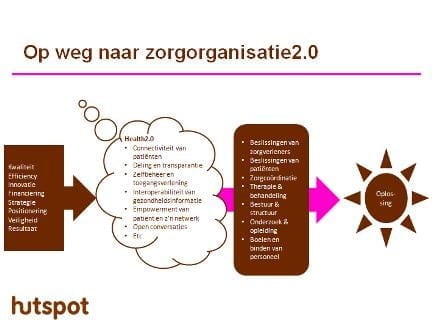
Bouwen aan virtueel georiënteerde zorginstellingen

Tijdens het vorig jaar gehouden NPCF-congres ‘De zorgconsument aan zet’ deed IVF-arts dr. Jan Kremer van het UMC St Radboud al een belangrijke voorzet. In zijn ogen moesten ziekenhuizen niet meer bouwen aan fysieke aanwezigheid, maar zich richten op de virtuele zorgcentra. De zorg kan virtueel (buiten de zorginstelling en online), terug naar (t)huis en anders georganiseerd. Dit lijkt een tegenstrijdige visie met alle bouwactiviteiten en bouwplannen van ziekenhuizen.
Digitale poliklinieken
 Met zijn digitale IVF-polikliniek (pdf) heeft dr. Kremer zelf ervaren dat online zorg mogelijk is. De resultaten zijn positief en het ziekenhuis in Nijmegen wil dit jaar met meerdere poliklinieken digitaal gaan. Ook het Erasmus MC start met een dergelijke online toepassing, waarbij individuele gezondheidsinformatie met elkaar gedeeld en besproken kan worden. Dit levert niet alleen een mogelijke winst op in arts-patiëntcontact en efficiency van het zorgproces, ook geven deze digitale poli’s, volgens NPCF-adjunct-directeur Atie Schipaanboord, de patiënten meer regie over hun leven, hun ziekte en hun behandeling. Zij worden daarmee meer centraal gezet in zorg en zorgbeleving.
Met zijn digitale IVF-polikliniek (pdf) heeft dr. Kremer zelf ervaren dat online zorg mogelijk is. De resultaten zijn positief en het ziekenhuis in Nijmegen wil dit jaar met meerdere poliklinieken digitaal gaan. Ook het Erasmus MC start met een dergelijke online toepassing, waarbij individuele gezondheidsinformatie met elkaar gedeeld en besproken kan worden. Dit levert niet alleen een mogelijke winst op in arts-patiëntcontact en efficiency van het zorgproces, ook geven deze digitale poli’s, volgens NPCF-adjunct-directeur Atie Schipaanboord, de patiënten meer regie over hun leven, hun ziekte en hun behandeling. Zij worden daarmee meer centraal gezet in zorg en zorgbeleving.
Zorg op afstand
Ook waar de zorg op afstand via camera’s, videosystemen en online contact is, worden positieve resultaten behaald. Recent onderzoek van Nivel gaf aan dat het gevoel van veiligheid enorm vergroot wordt voor de deelnemers. Ook verwachten de ondervraagde zorgconsumenten dat zij langer thuis kunnen wonen en minder hulpverleners nodig hebben. In het algemeen is bekend (pdf) dat deze extramurale zorg (zorg in de thuissituatie) veel voordeliger is dan de zorg in verpleeg- en verzorgingshuizen. Ook hier levert de ‘virtuele’ zorg niet alleen voor nut voor de patiënt, maar ontstaan ook nodige oplossingen in een duurder wordend zorglandschap.
Slechts de eerste stappen
De mogelijkheden van zorg op afstand, digitale poli’s en het bekende emailconsult zijn slechts de eerste stappen tot verdere virtuele zorgtoepassingen. In de geestelijke gezondheidszorg is men iets verder. In deze zorgbranche worden al enige jaren met succes e-therapieën (e-mental health) toegepast. In online modules worden mensen met bijvoorbeeld alcoholverslaving of depressie geholpen, zonder dat er fysiek contact is tussen zorgverlener en cliënt.
Zelfs volledig virtueel ontstonden in de inmiddels enigszins uit het gratie geraakte wereld Second Life verschillende zorgtoepassingen. Eilanden voor lotgenotencontact en virtuele zorginstellingen zijn nieuwe plekken waar patiënt en zorgverlener elkaar voor zorgverlening ontmoeten.
https://nl.youtube.com/watch?v=7wDl5suE2Uo
Echte vervolgstappen vragen om herdefinitie van organisatie
Toch zijn bijna alle hier genoemde ontwikkelingen veelal initiatieven die vooral naast de fysieke zorgorganisatie plaatsvinden. Het zijn toepassingen die gecreëerd worden en moeilijk hun weg bij mens en organisatie vinden. De fysieke ontmoeting blijft leidend.
Slechts enkele organisaties durven hun bestuurlijke thema’s te laten confronteren met de mogelijkheden en kenmerken van online gezondheidszorg. Zij passen, al pionerend, de kenmerken van health2.0 toe op basale bouwblokken van het zorgproces.
Aansprekende voorbeelden hiervan zijn de Amerikaanse organsaties Hellohealth en American Well. Hellohealth is ontstaan onder leiding van de New Yorkse arts Jay Parkinson MD. Bewust van de hoge kosten aan kantoorruimte heeft hij zijn zorgverlening virtueel ingericht. Met behulp van sms, videochat, instant messaging en e-mail behouden hij en zijn collega’s contact met vele patiënten. Indien nodig en gewenst kunnen zij altijd bij de mensen fysiek langsgaan, maar de fysieke ontmoeting vormt geen uitgangspunt. Zij definieerden zodoende een nieuw type zorgorganisatie. In navolging van Hellohealth startte deze maand American Well met vergelijkbare dienstverlening op Hawaii.
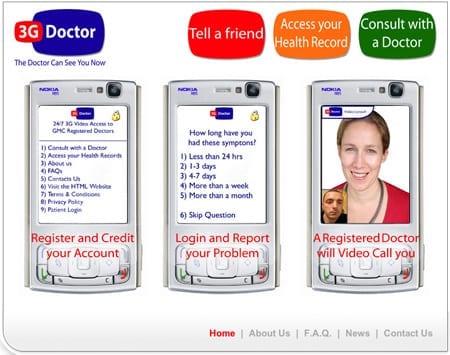
Een ander voorbeeld als de 3G Doctor toont aan dat op de sterk groeiende mobiele werkelijkheid virtuele zorg te ontwikkelen is. Met het basisprincipe van ‘anywhere, anytime’ schaffen ze de fysieke tocht naar het bouwwerk af. De dokter is bij hen aanwezig wanneer je hem nodig hebt. De telefoon verwordt tot het enige fysiek kanaal tussen patiënt en arts.
In Nederland heeft mijns inziens een organisatie als de nieuwe huisartsenzorg-aanbieder SOS-arts de potentie om het model van de Amerikaanse voorbeelden te volgen. Waar zij zich nu nog richten op de fysieke ontmoeting bij de patiënten thuis, is het voor hen een kleine stap om te veranderen naar virtuele dienstverlening.
Waar aan te ‘bouwen’?
De vraag is dus waaraan zorgbestuurlijk Nederland momenteel bouwt. Het is opvallend te noemen dat de fysiek nieuwbouw zoveel positief optimisme oogst in de gezondheidszorg. De kosten van nieuwbouw dienen tegenwoordig doorberekend te worden in de prijsstelling van ziekenhuizen, waardoor hun concurrentiepositie verslechtert. Het verkrijgen van kredieten voor de bouw wordt steeds moeilijker. Menig ziekenhuis lijkt een bouwput wat de patiëntvriendelijkheid niet ten goede komt. En tenslotte tasten de bouwende zorginstellingen de eigen financiële positie enorm aan.
Nu is een volledige bouwstop niet hetgeen wat oplossingen biedt. Sommige verbouwingen zijn ten bate van goede zorg simpelweg noodzakelijk. De uitdaging is echter durf te hebben te gaan bouwen aan virtueel georiënteerde zorginstellingen. De confrontatie op de bestuurstafel van de dagelijkse thema’s met de kansen en visie van health2.0. Dit voert verder dan de leuke online toepassing. Het creëert vooral ruimte; iets waar in sommige overvolle gebieden ook behoefte aan is.
Martijn Hulst is health2.0-adviseur bij full-service internetbureau Tam Tam en organisatieadviesbureau Hutspot. Daarnaast is hij mede-initiatiefnemer van Nexthealth en blogt hij met regelmaat op zijn eigen weblog.