eHealth uit de kinderschoenen: 7 succesprincipes voor implementatie

De verwachtingen zijn hooggespannen: eHealth biedt mogelijkheden om gezondheidszorg toegankelijk, kwalitatief goed en betaalbaar te houden. Technologie ontwikkelt zich razensnel. ‘Grootgebruik’ ervan kent een ander tempo. VWS-minister Schippers wil vaart maken: “in 2014 moet er schot in komen”. Er is werk aan de winkel om bruggen te slaan tussen de innovatieve voorhoede en de zorgpraktijk. Van innoveren naar implementeren: hoe maak je verschil?
Drie jaar geleden stond hier één van de eerste blogs over de implementatie van eHealth. Vervolgens dook die blog regelmatig op in gesprekken met zorgorganisaties. Door alle ontwikkelingen in de afgelopen periode is het nu tijd voor deze update. Wederom zonder de pretentie volledig te zijn. Maar wel met de ambitie om zorgorganisaties concrete handvatten te bieden, zodat zij eHealth werkend krijgen in de zorgpraktijk. Aanvullingen en reacties zijn natuurlijk van harte welkom.
eHealth: voorgoed uit de kinderschoenen
In 2010 stond de implementatie van eHealth nog in de kinderschoenen. Veel zorgorganisaties verkenden dit nieuwe terrein. Sommigen met aarzeling, anderen met schroom of zelfs huiver. Afwachtend keken zij naar koplopers, die op congressen enthousiast vertelden over zelf ontwikkelde applicaties en platforms.
Inmiddels is er veel veranderd. Dat blijkt bijvoorbeeld uit het overzicht van de huidige stand van zaken, beschreven in de onlangs verschenen eHealth monitor. Het belang van eHealth wordt nu breed onderkend. Anno 2013 is er geen enkele zorgorganisatie meer die betwijfelt of het vormgeven van toekomstbestendige zorg zonder inzet van internet in het zorgproces kan. Daarbij wordt het belang van eHealth nadrukkelijk onderstreept door VWS-minister Schippers en beroeps- en belangenorganisaties als KNMG en NPCF. Er is zelfs een Nationale Implementatie Agenda eHealth. Hierdoor vinden er verschuivingen plaats in beleid en financiering, die het ‘grootgebruik’ van eHealth ondersteunen en faciliteren.
Tegelijkertijd is met name in de geestelijke gezondheidszorg in korte tijd veel wetenschappelijke kennis opgebouwd over de effectiviteit en efficiency van online behandeling en begeleiding. eHealth biedt bij uitstek mogelijkheden voor zelfmanagement en het vergroten van eigen regie. In het verlengde hiervan helpt de inzet van e-health de gezondheidszorg goed, toegankelijk én betaalbaar te houden.
En nog een laatste belangrijke verandering: het zelf ontwikkelen van techniek is niet langer nodig. Inmiddels bestaat er een scala aan online platforms en applicaties. Hierdoor hoeven zorgorganisaties niet langer te investeren in technologisch maatwerk, maar kunnen zij zich focussen op de implementatie. En juist die focus is van essentieel belang voor de verdere opschaling van eHealth.
De uitdaging van grootgebruik
Oke: dus zonder eHealth geen toekomstbestendige zorg. Maar hoe dan verder? Veel zorgorganisaties staan nu voor die vraag en de uitdaging om bewezen effectieve internettoepassingen in te bedden in de dagelijkse zorgpraktijk. Daarbij stuiten zij onherroepelijk op hindernissen. Niet verwonderlijk, want het implementeren van eHealth vergt ingrijpende veranderingen, en dat op alle niveaus in de organisatie.
Barrières voor de implementatie van e-health
In het rapport Accelarating innovation – The power of the crowd (2012) beschrijft KPMG de volgende (ervaren) barrières:
- Hoge investeringen en het ontbreken van een vergoedingenstructuur
- Twijfels over de veiligheid
- Technologische problemen
- Ontbreken van wetenschappelijke basis
- Tekortschietend verandermanagement
- Onvoldoende betrokken zorgverleners
Ervaringen met de voorhoede, met name ggz-organisaties, leren dat vooral naar de eerste vier punten gekeken wordt. Onterecht, want juist de laatste twee zijn de ‘verschilmakers’ bij het implementeren van innovaties en het opschalen van eHealth. Hierbij gaat het over het inbedden van eHealth in organisatieprocessen en het veranderen van de dagelijkse werkpraktijk van zorgverleners.
Zorgverleners maken verschil
Daan Dohmen beschrijft in zijn proefschrift De e van eHealth (2012) een aantal interessante bevindingen over de rol van zorgverleners bij implementatie van eHealth.
- Innovaties in de zorg slaan niet vanzelf aan als patiënten daar de meerwaarde van ontdekken.
- Houding en gedrag van zorgverleners vormen kritische succesfactoren bij de implementatie en opschaling eHealth.
- Zorgverleners met koudwatervrees kunnen bij patiënten de weerstand voor innovaties aanwakkeren.
Het proefschrift maakt klip en klaar duidelijk hoe belangrijk het is om zorgverleners van meet af aan te betrekken bij de implementatie van e-health. Dit klinkt misschien als open deur, de praktijk laat echter zien dat e-health vaak het speelveld is van management, projectleiding en ICT. Het implementatiemodel van Dohmen geeft concrete handvatten voor de fasering van de implementatie van e-health en de momenten én wijze waarop zorgverleners betrokken moeten zijn. Meer over dit onderwerp lees je ook in een eerder artikel.
Hoe breng je innovaties van een kleine voorhoede naar de massa?
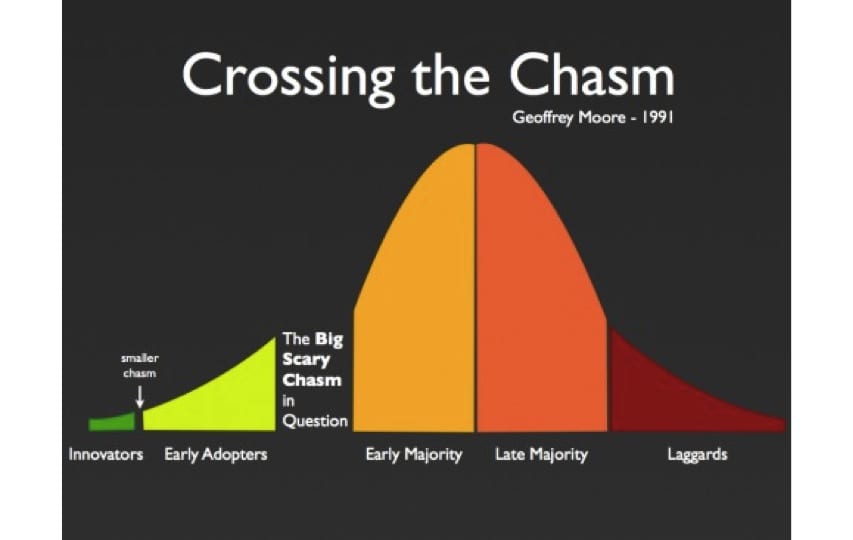
George Moore zet in zijn publicatie Crossing the Chasm (1991) herkenbaar en overtuigend uiteen hoe innovatieprocessen verlopen. En met name: waar de breekpunten zitten en hoe daarbij verbindingen kan worden gelegd. De inzichten van Moore vormen een waardevolle aanvulling op de bekende innovatietheorie van Rogers.
Belangrijke notities:
- Tachtig procent van alle technologische innovaties blijft hangen bij de voorhoede en bereikt niet de grote groep.
- Voorwaarde voor opschaling is het bereiken van de massa.
- De verspreiding van innovaties verloopt niet volgens een doorgaand, continu proces. Vaak zit er een beslissend – maar niet gezien – breekpunt tussen de early adopters (de op techniek gerichte voorhoede) en de early majority (de grote groep die gebruiksgemak wil).
- Er zijn verbinders nodig om de kloof tussen de early adoptors en de early majority te overbruggen.
De geschiedenis van de auto illustreert dat het mogelijk is om technologische innovaties massaal te verspreiden. Dat lukte Henry Ford met de productie van de Ford T: die was eenvoudig, betaalbaar en betrouwbaar, want niet kapot te krijgen. Belangrijke aspecten, ook voor het op grote schaal inzetten van nieuwe online zorgtechnologie.
7 succesfactoren voor succesvolle implementatie
We komen tot de volgende zeven succesfactoren voor succesvolle implementie van eHealth:
1. Denk groot, werk vanuit visie
eHealth raakt alle aspecten van de organisatie. Bekende voorbeelden uit de reiswereld en de banksector laten zien dat inzet van ‘online’ niet alleen een beroep doet op ICT, maar stapsgewijs een herschikking vraagt van alle organisatieprocessen. Durf met collega’s een concreet toekomstbeeld te schetsen. Onze huisartsenpraktijk of polikliniek, hoe ziet die er in 2018 uit? Wat doen we dan online?
- Begin bij het begin. Visie, organisatiedoelstellingen, inhoudelijke speerpunten en financiële kaders vormen het uitgangspunt. Zet de hoofdlijnen neer en verzand niet in details: die kunnen later worden ingevuld.
- Investeer in actuele kennisinbreng over eHealth. Werk samen met mensen die zicht hebben op deze ontwikkelingen en een reële kijk hebben op implementatie.
- Betrek vanaf het begin zorgverleners en patiënten bij de veranderingen. Baseer keuzes en prioriteiten mede op de door hen ervaren meerwaarde van online toepassingen.
2. Benader eHealth als organisatieverandering, niet als project
Innoveren is veranderen. En veranderen is een proces met een open einde, geen project met een vooraf gedefinieerd eindresultaat. Dit vraagt om een subtiel evenwicht tussen enerzijds het (projectmatig) realiseren van concrete implementatieresultaten, en anderzijds het creëren van vrijheidsgraden voor het verkennen, experimenteren en integreren van voortschrijdende inzichten. Een programma-opzet voor twee tot drie jaar vormt hiervoor een goede basis.
- Zorg voor een gedegen en transparante organisatie; maak onderscheid tussen stuurgroep (opdrachtgever), programma-management (coördinerend en faciliterend) en projectteams (uitvoerend). Beleg het opdrachtgeverschap bij de Raad van Bestuur en investeer in extra formatie voor een programmamanager eHealth.
- Maak in de programmaorganisatie onderscheid tussen ontwikkel- en infrastructuurprojecten.
- Zorg voor korte en open lijnen in de programmaorganisaties. Vaak en snel (online) communiceren leidt vaak tot betere resultaten dan zeswekelijkse vergaderingen.
3. Zorgprofessionals en cliënten maken verschil
Inzet van eHealth vindt vooral plaats in de communicatie tussen zorgverleners en patiënten (en familie). Zolang zij geen meerwaarde ervaren van de innovatie, zullen de verwachtingen die benoemd worden aan bestuurstafels niet worden gerealiseerd. Intensieve betrokkenheid van zorgverleners is de sleutel voor een succesvolle implementatie. Dit is geen vanzelfsprekendheid, want in de praktijk hebben andere (staf)disciplines door allerlei (praktische) redenen vaak al snel de overhand.
- Zorg voor ‘mister of miss eHealth’: een gezaghebbende zorgverlener met een visie op eHealth en ambassadeurskwaliteiten.
- Betrek van meet af aan een kleine voorhoede van zorgverleners en patiënten bij de innovatie. Werk met mensen die geïnteresseerd zijn en het leuk vinden om mede vorm te geven aan nieuwe ontwikkelingen. Faciliteer deze voorhoede en accepteer dat een deel van hun collega’s (nog) niet aansluit. En creëer beweging, dat vergroot de kans dat collega’s aansluiten.
- Inventariseer prioriteiten van zorgverleners. Luister goed naar hun feedback, want hun voorkeuren kunnen afwijken van de innovators.
4. Realiseer klein, werk met proeftuinen
Nieuwe implementatieinzichten laten zien dat het belangrijk is dat zorgverleners (en patiënten) zelf aan de slag kunnen met nieuwe functionaliteiten. Denk aan beeldschermbellen, het werken met online vragenlijsten en het communiceren via beveiligd emailcontact. Dit kan in tijdelijke, overzichtelijke proeftuinen.
Bij het experimenteren ligt de focus op het leren omgaan met de nieuwe techniek in de dagelijkse praktijk. Hoe werkt die techniek? Wat levert het op? En wat is de impact daarvan op het dagelijks werk? Proeftuinen halen naar boven wat er daadwerkelijk nodig is om eHealth werkend te krijgen in de praktijk. En als dat op tijd gebeurt, maakt dat snel en tijdig bijschakelen mogelijk in het implementatieproces.
- Wees pragmatisch en gebruik in de proeftuinen bestaande applicaties. Ga dus niet zelf bouwen. Weet dat proeftuinen tijdelijk zijn, accepteer onvolkomenheden en los deze op met de proeftuinteams.
- Organiseer de proeftuinen buiten de ICT-infrastructuur, maar betrek wel de ICT-collega’s bij het werken in de proeftuinen. Zij kunnen zo volgen hoe alles technisch uitpakt in de praktijk en zicht krijgen zicht op de gebruikerseisen.
- Houd de proeftuinen klein: met een beperkt aantal functionaliteiten per proeftuin, twee tot drie zorgprofessionals en maximaal tien patiënten. Een serie opeenvolgende kleine proeftuinen werkt motiverender dan één grote proeftuin.
5. Implementeren: experimenteren én integreren
Na de experimenten in de proeftuin is het tijd om de nieuwe, nog losstaande functionaliteiten en processen te laten samensmelten met reeds bestaande functionaliteiten en processen, zodat er een geheel ontstaat. Deze integratie zorgt ervoor dat er aansluiting plaatsvindt op de bestaande ICT-infrastructuur (aansluiting op EPD), de data-structuur (management informatie systemen), de organisatiestructuur (functioneel beheer) en het financieringsproces (business case).
Tijdens deze integratiefase is het van belang om een pas op de plaats te maken en de gewenste ontwikkelingen tegen een breed kader af te zetten binnen de organisatie. De integratiefase kenmerkt zich door veel gesprekken en papierwerk (protocollen, procesbeschrijvingen en opleidingsplannen). Dit is tijdsintensief en kan ervaren worden als vertragend: toch is dit alles essentieel om innovatie een kans van slagen te geven in de staande organisatie.
- Neem de tijd om het gesprek in de organisatie aan te gaan en betrek alle (!) stafafdelingen hierbij. Besteed aandacht aan het ‘waarom’ van eHealth; zet zorgverleners en patiënten in om dit uit te leggen. Wanneer de impact op een afdeling groot is, baken de werkzaamheden dan af in de vorm van een project.
- Sta uitgebreid stil bij de informatiebeveiliging. Een proeftuin met tien patiënten vraagt immers andere standaarden dan een organisatiebrede uitrol. Weinig instellingen hebben kennis op dit terrein, laat daarom altijd een externe deskundige meekijken en hierover meedenken.
- Zorg ervoor dat de innovatie aangesloten wordt op bestaande rapportageprocessen (management-informatiesystemen en kwartaalrapportages bijvoorbeeld). Op deze manier ontstaat later bij de implementatie snel inzicht waar het goed gaat en waar minder.
6. Aandacht voor opleiding en hulp
De implementatie van e-health raakt veel medewerkers in de organisatie. Van veel medewerkers vergt het bovendien nieuwe of aangepaste kennis, nieuwe vaardigheden en een andere houding. Doorgaans is het aanbieden van een ‘knoppencursus’ bij een nieuwe applicatie niet voldoende om ervoor te zorgen dat medewerkers er ook daadwerkelijk mee gaan werken.
Maak daarom een uitgebreid opleidingsplan. Hierin staat hoe medewerkers de benodigde kennis kunnen opdoen, op welke wijze dat getoetst wordt en hoe hieraan een vervolg wordt gegeven zodat hun kennis ook na verloop van tijd nog up to date is. Dit plan wordt tijdens de integratiefase ontwikkeld, zodat het tijdens deze implementatiefase kan worden uitgevoerd.
- Breng in kaart welke functiegroepen nieuwe of extra competenties nodig hebben. Werk deze competenties zo concreet mogelijk uit. Voor het uitwerken van deze competenties zijn veel handboeken en tools te krijgen.
- Sluit met de didactische concepten aan bij veelvoorkomende leerstijlen van diverse medewerkersgroepen. Verpleegkundigen, die veelal pragmatisch van aanpakken houden, hebben bijvoorbeeld een andere opleidingsvorm nodig dan psychologen, die vaak een meer beschouwende manier van leren hebben.
- Onderschat niet hoeveel standaardopleidingsproducten er inmiddels voor eHealth beschikbaar zijn. Maak dus gebruik van e-learning-trainingen en klassikale trainingen die er al zijn.
7. Communiceer! Delen is vermenigvuldigen
Communicatie is smeerolie bij verandering. Veel weerstand komt voort uit het gevoel niet aangesloten te zijn op wat er in een organisatie gebeurt. ‘Niet willen’ is vaak ‘niet weten’ of ‘niet kunnen’. Voor een succesvolle implementatie is het niet nodig iedereen tegelijk te betrekken. Met kleinschalige proeftuinen is ook fasering mogelijk. Wel is het belangrijk om te zorgen voor goede communicatie, zodat iedereen kan volgen wat er gebeurt en daar deelgenoot van kan zijn.
- Schakel de afdeling communicatie actief in en maak gebruik van beschikbare communicatiemiddelen, overlegmogelijkheden en reguliere bijeenkomsten.
- Practice what you preach en communiceer online. Start als programmateam bijvoorbeeld een blog of zet Yammer in.
- Schroom niet om je ervaringen met de buitenwereld te delen. Maak daarbij gebruik van social media, zoek het podium op. Praktijkkennis over implementatie van eHealth is van grote waarde voor iedereen die werkt aan het waarmaken van de belofte die eHealth in zich draagt.
Met behulp van deze logische aanpak is de kans op succesvol innoveren en implementeren het grootst. Elke zorgorganisatie die hiermee aan de slag gaat, zal ontdekken dat dit proces op zich een boost biedt. Koudwatervrees en huiver voor de inzet van ‘koude’ technologie bij zorgverleners en patiënten blijkt betrekkelijk: online werken biedt hen namelijk een nieuw perspectief op ‘warme’ zorg, waarbij zij gezamenlijk – op nieuwe manieren en in nieuwe rollen – kunnen werken aan gezondheid, herstel en behoud van kwaliteit van leven. Succes!
Foto intro met dank aan Fotolia